最近、JAMA Oncology(IF 33.012)に、復旦大学癌病院の蔡国玲教授と上海交通大学医学部仁済病院の王静教授のチームがKUNYUAN BIOLOGYと共同で行った重要な研究成果[1]「循環腫瘍DNAのメチル化とリスク層別化によるステージIからIIIの大腸がんの分子残存病変の早期検出とリスク層別化」が掲載されました。この研究は、大腸がんの再発予測と再発モニタリングにPCRベースの血液ctDNA多重遺伝子メチル化技術を適用した世界初の多施設共同研究であり、既存のMRD検出技術方法と比較して、より費用対効果の高い技術的経路とソリューションを提供し、大腸がんの再発予測とモニタリングの臨床使用を大幅に改善し、患者の生存率と生活の質を大幅に向上させることが期待されます。この研究は同誌とその編集者からも高く評価され、今号の重要推奨論文に挙げられ、スペインのフアン・ルイス=バノブレ教授とアメリカのアジェイ・ゴエル教授が査読に招かれました。また、この研究は米国の有力バイオメディカルメディアであるGenomeWebでも報道されました。

大腸がん(CRC)は、中国でよく見られる消化管の悪性腫瘍です。2020年の国際がん研究機関(IARC)のデータによると、中国での新規症例数は55万5000人で、世界の約3分の1を占め、発生率は中国で一般的ながんの中で2位に急上昇しています。死亡者数は28万6000人で、世界の約3分の1を占め、中国ではがんによる死亡原因の第5位となっています。中国では第5位の死因です。注目すべきは、診断された患者のうち、TNMステージI、II、III、IVがそれぞれ18.6%、42.5%、30.7%、8.2%であることです。患者の80%以上が中期および後期にあり、そのうち44%は肝臓と肺への同時または異時性遠隔転移を有しており、生存期間に深刻な影響を与え、住民の健康を脅かし、大きな社会的・経済的負担をもたらしています。国立がんセンターの統計によると、中国における大腸がん治療費の年間平均増加率は約6.9%から9.2%で、診断後1年以内の患者の個人医療費は世帯収入の60%を占める可能性があります。がん患者は病気に苦しむだけでなく、大きな経済的圧力にもさらされています[2]。
大腸がん病変の90%は外科的に切除可能であり、腫瘍の発見が早期であればあるほど根治的切除後の5年生存率は高くなりますが、根治的切除後の再発率は依然として約30%です。中国における大腸がんの5年生存率は、ステージI、II、III、IVでそれぞれ90.1%、72.6%、53.8%、10.4%です。
微小残存病変(MRD)は、根治的治療後の腫瘍再発の主な原因です。近年、固形腫瘍におけるMRD検出技術は急速に進歩しており、いくつかの大規模な観察研究および介入研究において、術後MRDの状態が大腸がんの術後再発リスクを示唆する可能性があることが確認されています。ctDNA検査は、非侵襲性、簡便性、迅速性、高い検体アクセス性、そして腫瘍の不均一性を克服できるという利点を有しています。
米国NCCNの大腸がんガイドラインと中国CSCOの大腸がんガイドラインはともに、大腸がんにおける術後再発リスクの判定と術後化学療法の選択において、ctDNA検査はステージIIまたはIIIの大腸がん患者の術後治療の決定を支援する予後予測情報を提供できると述べている。しかし、既存の研究のほとんどは、ハイスループットシーケンシング技術(NGS)に基づくctDNA変異に焦点を当てており、そのプロセスは複雑で、リードタイムが長く、コストが高いという問題を抱えている[3]。また、一般化がやや不足しており、がん患者における有病率も低い。
ステージIIIの大腸がん患者の場合、NGSベースのctDNAダイナミックモニタリングは1回の診察で最大1万ドルの費用がかかり、最大2週間の待機期間が必要です。本研究で使用したマルチ遺伝子メチル化検査ColonAiQ®を利用すれば、患者は10分の1の費用でctDNAダイナミックモニタリングを受けることができ、最短2日でレポートを受け取ることができます。
中国では毎年56万人が新たに大腸がんを発症しており、臨床患者の多くはステージII~IIIの大腸がん(割合は約70%)で、動態モニタリングに対する切迫した需要があるため、大腸がんのMRD動態モニタリングの市場規模は毎年数百万人に達しています。
本研究成果は、重要な科学的意義と実用的意義を有することが確認されました。大規模な前向き臨床研究を通じて、PCR法を用いた血中ctDNA多遺伝子メチル化検査技術は、感度、迅速性、費用対効果のすべてにおいて、大腸がんの再発予測と再発モニタリングに活用できることが確認され、より多くのがん患者に精密医療の恩恵をもたらすことが期待されます。本研究は、KUNYが開発した大腸がんの多遺伝子メチル化検査であるColonAiQ®に基づいており、その早期スクリーニングと診断における臨床応用価値は、中央臨床試験によって確認されています。
2021年の消化器疾患分野でのトップクラスの国際ジャーナルであるGastroenterology(IF33.88)は、復旦大学中山病院、復旦大学癌病院などの権威ある医療機関がKUNYAN Biologicalと共同で行った多施設研究の結果を報告し、ColonAiQ® ChangAiQ®が大腸がんの早期スクリーニングと早期診断において優れた性能を発揮することを確認し、大腸がんの予後モニタリングにおける潜在的な応用も探究しました。
ステージI~IIIの大腸がんにおけるリスク層別化、治療決定の指針、早期再発モニタリングにおけるctDNAメチル化の臨床応用をさらに検証するために、研究チームは根治手術を受けたステージI~IIIの大腸がん患者299名を対象に、術前1週間以内、術後1か月以内、術後補助療法中の各追跡調査時点(3か月間隔)で血液サンプルを採取し、動的血中ctDNA検査を実施しました。
まず、ctDNA検査により、大腸がん患者の術前および術後早期の再発リスクを予測できることが判明しました。術前ctDNA陽性患者は、術前ctDNA陰性患者よりも術後再発の確率が高かった(22.0% > 4.7%)。術後早期ctDNA検査でも再発リスクを予測でき、根治切除後1か月でctDNA陽性患者は陰性患者よりも再発の可能性が17.5倍高くなりました。また、ctDNAとCEAの併用検査により再発検出の性能がわずかに向上しましたが(AUC=0.849)、ctDNA単独(AUC=0.839)検査と比較して有意な差はありませんでした。
リスク因子と組み合わせた臨床病期分類は現在、癌患者のリスク層別化の主な根拠となっているが、現在のパラダイムでは依然として多くの患者が再発しており[4]、過剰治療と過少治療が臨床で共存しているため、より優れた層別化ツールが緊急に必要とされている。これに基づき、研究チームは、臨床再発リスク評価(高リスク(T4/N2)と低リスク(T1-3N1))と補助療法期間(3/6か月)に基づき、ステージIII大腸癌患者を異なるサブグループに分類した。解析の結果、ctDNA陽性患者の高リスクサブグループの患者は、6か月の補助療法を受けた場合、再発率が低くなることが明らかになった。ctDNA陽性患者の低リスクサブグループでは、補助療法サイクルと患者転帰に有意差はなかった。一方、ctDNA陰性患者はctDNA陽性患者よりも予後が有意に良好で、術後の無再発期間(RFS)も長かった。ステージIおよび低リスクステージIIの大腸がんでは、すべてのctDNA陰性患者で2年以内に再発が見られなかった。そのため、ctDNAと臨床的特徴を統合することで、リスク層別化がさらに最適化され、再発をより正確に予測できるようになると期待される。
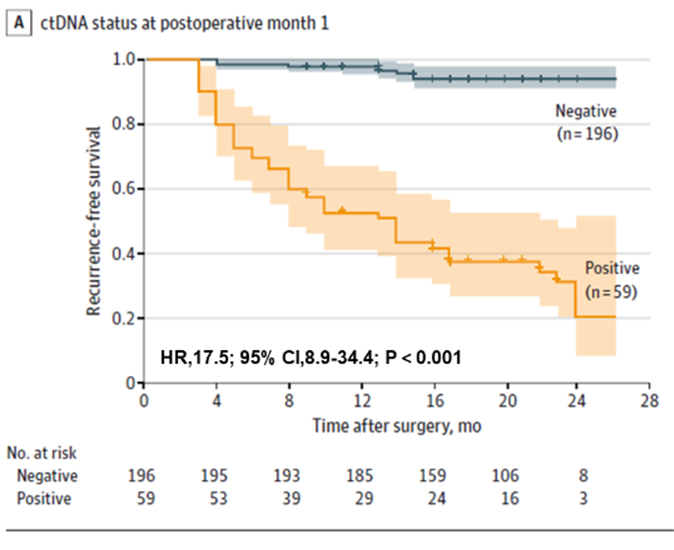
図1. 大腸癌再発の早期発見のためのPOM1における血漿ctDNA分析
動的 ctDNA 検査のさらなる結果では、根治的治療 (根治手術 + 補助療法後) 後の疾患再発モニタリング段階では、動的 ctDNA 検査が陽性であった患者の方が ctDNA が陰性の患者よりも再発リスクが有意に高いことが示されました (図 3ACD)。また、ctDNA は画像診断よりも最大 20 か月早く腫瘍の再発を示す可能性があり (図 3B)、疾患再発の早期発見とタイムリーな介入の可能性を示しています。
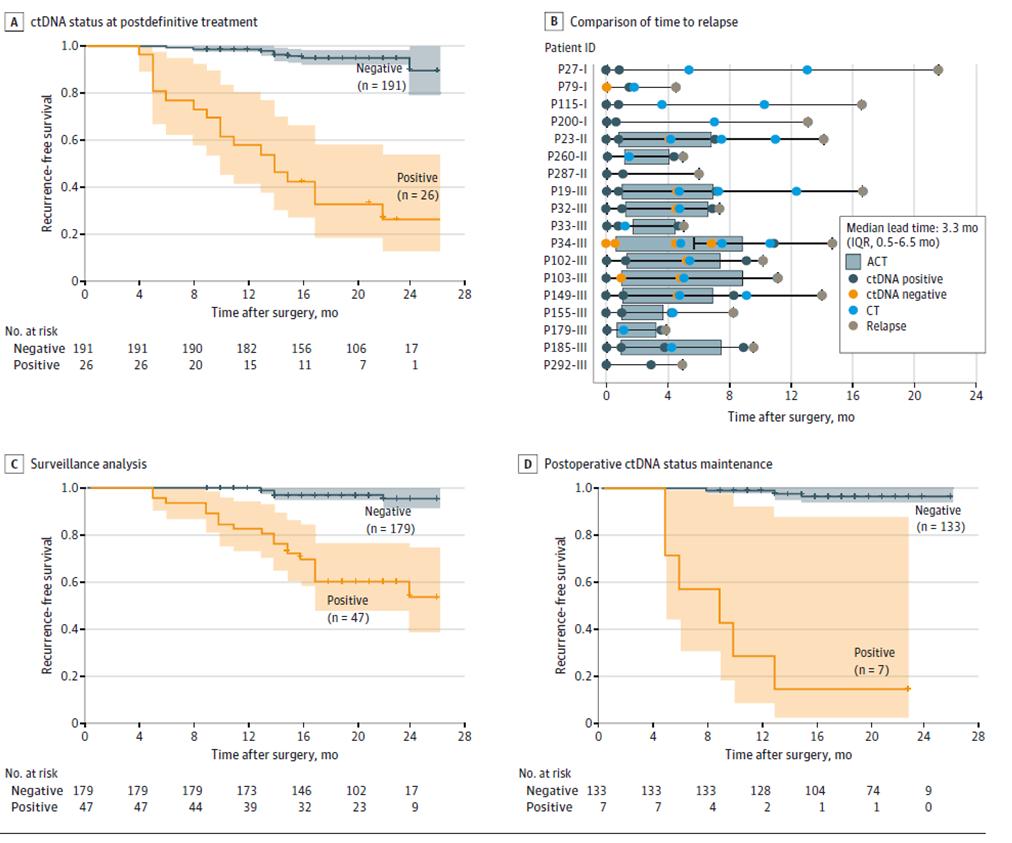
図2. 大腸がんの再発を検出するための縦断的コホートに基づくctDNA分析
「大腸がんにおける数多くのトランスレーショナル医療研究がこの分野をリードしており、特にctDNAベースのMRD検査は、再発リスクの層別化、治療決定の指針、早期再発モニタリングを可能にすることで、大腸がん患者の術後管理を強化する大きな可能性を示しています。
変異検出よりも DNA メチル化を新しい MRD マーカーとして選択する利点は、腫瘍組織の全ゲノム配列スクリーニングを必要とせず、血液検査に直接使用され、正常組織、良性疾患、クローン造血に由来する体細胞変異の検出による偽陽性結果を回避できることです。
この研究および他の関連研究により、ctDNA ベースの MRD 検査がステージ I-III の大腸がんの再発に対する最も重要な独立したリスク要因であり、補助療法の「エスカレーション」や「ダウングレード」などの治療決定の指針として使用できることが確認されました。MRD は、ステージ I-III の大腸がんの手術後の再発に対する最も重要な独立したリスク要因です。
MRD(MRD)分野は、エピジェネティクス(DNAメチル化およびフラグメントミクス)とゲノミクス(超深層ターゲットシーケンシングまたは全ゲノムシーケンシング)に基づく革新的で高感度かつ特異性の高い検査法が数多く登場し、急速に進化しています。ColonAiQ®は今後も大規模な臨床研究を推進し、アクセス性、高性能、そして手頃な価格を兼ね備え、日常臨床診療で広く活用できるMRD検査の新たな指標となることを期待しています。
参考文献
[1] Mo S, Ye L, Wang D, Han L, Zhou S, Wang H, Dai W, Wang Y, Luo W, Wang R, Xu Y, Cai S, Liu R, Wang Z, Cai G. 循環腫瘍DNAメチル化によるステージI~III大腸癌の分子的残存病変の早期検出とリスク層別化. JAMA Oncol. 2023年4月20日
[2] 「中国人の大腸がん罹患負担:近年変化したか?」中国疫学誌、第41巻第10号、2020年10月。
[3] Tarazona N, Gimeno-Valiente F, Gambardella V, et al. 局所性大腸癌における微小残存病変の追跡のための循環腫瘍DNAの標的次世代シークエンシング. Ann Oncol. 2019年11月1日;30(11):1804-1812.
[4] Taieb J, André T, Auclin E. 非転移性大腸癌に対する補助療法の改善、新たな基準と展望. Cancer Treat Rev. 2019;75:1-11.
投稿日時: 2023年4月28日
 中文网站
中文网站